Prosztatarák A prosztatarák elsősorban az idősebb férfiak betegsége, de 40 éves életkor
után bárkinél bármikor kialakulhat, és kialakulásának veszélye az életkor előrehaladásával egyre inkább növekszik. Az időben felismert prosztatarák gyógyítható, vagy legalábbis visszaszorítható, féken tartható és a beteg számára jó minőségű, lényegében tünet- és panaszmentes élet biztosítható.
A korai felismerés érdekében saját magunk igen sokat tehetünk. A prosztatarák korai, időben történő felismerése érdekében ajánlatos, hogy minden 40 évesnél idősebb férfi az ezen életkor felett egyébként is ajánlott évenkénti alapos orvosi kivizsgálás során kérje, hogy a prosztatáját is vizsgálják meg.
A prosztata felépítése és funciói
|
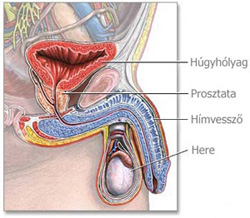 A dülmirigy vagy prosztata ún. belső hím nemi szerv. A normálisan szelídgesztenye alakú és nagyságú prosztata (súlya 20-25 g) a húgyhólyag alatt, a végbél előtt, a hímvessző gyökénél helyezkedik el, a medencealapra támaszkodik és körülfogja a húgyhólyagból a vizeletet elvezető húgycső kezdeti szakaszát. Idős korban a prosztata igen gyakran erősen megnagyobbodik, ún. prosztatatúltengés (prosztatahipertrófia) alakul ki. Ilyenkor a dülmirigy súlya a normálisnak akár tízszeresére is megnövekedhet. A megnagyobbodott prosztata a húgycső rajta áthaladó szakaszát összenyomva, súlyos vizeletelfolyási, vizeletürítési problémákat okozhat. A dülmirigy vagy prosztata ún. belső hím nemi szerv. A normálisan szelídgesztenye alakú és nagyságú prosztata (súlya 20-25 g) a húgyhólyag alatt, a végbél előtt, a hímvessző gyökénél helyezkedik el, a medencealapra támaszkodik és körülfogja a húgyhólyagból a vizeletet elvezető húgycső kezdeti szakaszát. Idős korban a prosztata igen gyakran erősen megnagyobbodik, ún. prosztatatúltengés (prosztatahipertrófia) alakul ki. Ilyenkor a dülmirigy súlya a normálisnak akár tízszeresére is megnövekedhet. A megnagyobbodott prosztata a húgycső rajta áthaladó szakaszát összenyomva, súlyos vizeletelfolyási, vizeletürítési problémákat okozhat.
A prosztata simaizomból és mirigyekből épül fel, melyet kívül kötőszövetes tok vesz körül; állománya két oldalsó és egy középső lebenyre osztható. A mirigyek nyúlós, tejszerű váladékot termelnek, amely enzimeket, citromsavat és cinket tartalmaz. A mirigyfészkek mindegyike külön kivezetőcsőbe folytatódik, amelyek a húgycsőbe nyílnak, mégpedig annak a prosztatán áthaladó szakaszán. Itt nyílnak a húgycsőbe az ondóvezetékek is, amelyek a herében termelődő férfi ivarsejteket (spermiumokat), valamint az ondóhólyagok váladékát vezetik a húgycsőbe. A prosztata mirigyei által termelt váladék - keveredve az ondóvezetékeken át érkező, hímivarsejteket tartalmazó váladékkal - fontos részét képezi a magömlés, az ejakuláció alkalmával a hímvesszőn át távozó ondónak. A prosztataváladék keveredik a többi mirigy váladékával, és együtt biztosítják a hímivarsejtek életéhez és mozgásához megfelelő kémiai környezetet.
| A prosztatarák eredete, gyakorisága és viselkedése |
| 
|
A prosztatarák a prosztata mirigyeit bélelő hámból kiinduló rosszindulatú daganat, amely növekedése, burjánzása során a prosztata mirigyeihez többé-kevésbé hasonló mirigyszerű struktúrákat képez, vagyis szerkezetét tekintve a prosztatarák ún. mirigyes rák (adenokarcinoma).
A prosztatarák igen gyakori rosszindulatú daganat: a férfiakban előforduló összes rákféleségeknek mintegy 10%-át képezi. A prosztatarák az idősebb férfiak betegsége, 50 évesnél fiatalabb korúakban ritkán fordul elő. Előfordulásának gyakorisága a korral nő, a gyakorisági csúcsot 75. életévben éri el. Hazánkban évenként 1400-1500 férfi hal meg prosztatarák miatt. Az évenként felismerésre kerülő új prosztatarákos betegek számára vonatkozóan hazánkban nincsenek megbízható adatok.
A magyar férfiak élettartamának remélt növekedésével párhuzamosan sajnos a prosztatarákos megbetegedések gyakorisága nőni fog. Ezen kívül az is hozzájárul a gyakoriság növekedéséhez, hogy a diagnosztika javulásával olyan rákok is felismerésre kerülnek, amelyeket korábban nem tudtak diagnosztizálni.
Mint minden rák esetében, a prosztatarák esetében is annál jobbak a sikeres gyógykezelés esélyei, minél korábban kerül felismerésre a daganat. A prosztatarák korai szakban történő felismerése azonban nem könnyű feladat. Míg nőknél az emlőrák, férfiaknál a hererák körülírt megtömörülést, csomót képez - amelyet e szervek időszakos gondos áttapintása során maga az érintett személy is észlelhet és orvoshoz fordulhat -, a prosztata vonatkozásában ilyen önvizsgálati módszerrel nem rendelkezünk. | |
| A prosztatarák kialakulásában szerepet játszó kockázati tényezők |
| 
| A rák-diagnózis felállítását követő kivizsgálás célja és eljárásai |
| 
|
A betegnél prosztatarák diagnosztizálása után a nála legeredményesebbnek ígérkező terápiás módszer jó megválasztása érdekében további kivizsgálásra van szükség.
A prosztatarák diagnózisát követő kivizsgálás elsősorban a rák kiterjedése mértékének meghatározására irányul. A terápia helyes megválasztása érdekében fontos minél pontosabban megállapítani, hogy milyen kiterjedésű a rák. Vajon az csak a prosztata körülírt területére korlátozódik, vagy annak egész állományát beszűrte, továbbá hogy áttörte-e már a prosztata kötőszövetes tokját vagy sem. Fontos annak megállapítása is, hogy a rák terjedése kapcsán a szervezet mely részei váltak érintetté. Mindez ugyanis alapvetően befolyásolja azt, hogy milyen terápiás eljárás alkalmazható. Ezt az eljárást szaknyelven a rák stádiuma meghatározásának (staging-nek) nevezik. A stádium pontos meghatározása érdekében a korábban ismertetett vizsgálatok esetleges megismétlése mellett más speciális kiegészítő vizsgálatokra is sor kerülhet.
Urográfia
Végezhetnek ún. intravénás urográfiát, amely a vesék és a vizeletelvezető rendszer esetleges rendellenességeinek felderítésére irányul. Ez úgy történik, hogy rendszerint a karvénába ártalmatlan, de röntgenernyőn kontrasztot adó festéket fecskendeznek, mely a vérárammal a vesékbe jut és ott a vizelettel kiválasztódik, s az orvos a röntgen képernyőjén követni tudja a festék útját mindaddig, míg a húgyhólyagba nem jut. A festék befecskendezését átmeneti kipirulás és forróságérzés követheti, mely fokozatosan megszűnik és a vizsgálat befejezése után a beteg akár egyedül is nyugodtan hazamehet.
Endoszkópos vizsgálatok
Amennyiben gyanú merül fel, hogy a rák áttörte a prosztata kötőszövetes tokját, sor kerülhet a hólyag és a végbél eszközös, endoszkópos vizsgálatára is. Ennek során az orvos a húgycsövön át a hólyagba vezetett száloptikán át világítással ellátott vékony csövön keresztül áttekinti a hólyag falát, esetleges rákos beszűrődés jelenlétének megállapítása vagy kizárása érdekében. Ugyanezt elvégzi a végbélen is, egy elvileg hasonló felépítésű, de kifejezetten a vastagbél végső szakaszának átvizsgálására alkalmas eszköz segítségével.
Röntgenvizsgálatok
A stádium meghatározására irányuló kivizsgálásnak része a mellkas és a csontrendszer röntgenvizsgálata is, esetleges áttét jelenlétének kimutatása, illetve kizárása céljából. Jól ismert ugyanis, hogy a prosztatarák előszeretettel és korán adhat áttéteket, különösen a csontokba, elsősorban a csigolya és medencecsontokba. Áttétek esetleges jelenléte alapvetően meghatározza az alkalmazható terápiás eljárások körét.
Csontszcintigráfia
Újabban a csontrendszer kivizsgálására a hagyományos röntgenvizsgálat helyett egy annál lényegesen érzékenyebb módszert, az ún. egészteszt csontszcintigráfiát, azaz a csontrendszer izotóp alkalmazásával történő átpásztázását végzik. Ez úgy történik, hogy a betegnek radioaktív izotópot adnak intravénásan, kis dózisban, amelyből több halmozódik fel a csontok kóros területein, mint az ép részeken. A csontrendszert azután egy a radioaktív sugárzást érzékelő készülékkel letapogatják. A készülék érzékeli és jelzi a radioaktív izotóp csontokban való megoszlását, feltűnően kirajzolva a kóros gócokat. Ily módon a rákos betegben pontosan jelzi a csontáttételek helyét. Az eljárás azonban nem specifikus, mert az izületi gyulladást, csontfertőzéseket vagy töréseket kísérő újonnan képződött csontszövetben is felhalmozódik az izotóp, ezért az értékelés nagy szakmai tapasztalatot, hozzáértést, orvosi mérlegelést és természetesen hosszabb időt igényel. A vizsgálat nem fájdalmas és sem a betegre, sem környezetére nézve nem ártalmas, miután a vizsgálat céljára gyengén sugárzó izotópot és abból is csak kis dózist alkalmaznak. Így a vizsgálat befejeztével a beteg haza is bocsátható.
CT, MRI
Esetenként szükségessé válhat komputertomográfiás (CT) és/vagy mágneses rezonancia (MRI) vizsgálatok elvégzése is, a rák kiterjedésének pontosabb meghatározása, illetve esetleges áttétek jelenlétének megállapítása vagy kizárása céljából. |
|
A prosztatarák okát nem ismerjük. Bizonyos azonban, hogy nem fertőző, és kialakulása sem az egyén szexuális aktivitásával, sem pedig az általa esetleg korábban elszenvedett nemi betegségek egyikével sem áll összefüggésben. A nemi érintkezéssel átvihető vírusfertőzések szerepére nem találtak bizonyítékot.
Utaltunk már rá, hogy idős korban igen gyakori a prosztata kóros megnagyobbodása, a dülmirigy-túltengés (prosztatahipertrófia vagy -hiperplázia). A prosztatarák gyakran ilyen prosztatában fordul elő, és sokszor a megnagyobbodás által okozott vizelési panaszok megoldása érdekében végzett műtét során eltávolított prosztataszövet mikroszkópos vizsgálata révén, mintegy véletlenül kerül felismerésre, hogy a megnagyobbodott prosztatában rák is jelen van. Nincs azonban bizonyíték arra, hogy a prosztatatúltengés hajlamosítana prosztatarákra.
Genetikai tényezők
A prosztatarák kialakulásában a genetikai tényezőknek biztosan fontos szerepe van. Megfigyelték ugyanis, hogy prosztatarákos egyén (apa, nagyapa, nagybácsi) vér szerinti férfi rokonaiban háromszor gyakoribb a prosztatarákos megbetegedés, mint a kontroll népességben, éppen ezért ilyen esetekben fokozott odafigyelés és ellenőrzés kívánatos.
Környezeti tényezők
Egyes tanulmányok szerint a zsírban gazdag táplálkozás növeli a prosztatarák kialakulásának kockázatát. Más - foglalkozással kapcsolatos - környezeti tényezők szerepére is vannak adatok. A foglalkozásuk során kadmium hatásának kitett férfiakban (pl. forrasztás, galvanizálás, akkumulátor- és elemgyártás során) magasabb a prosztatarák kifejlődésének kockázata, csakúgy, mint a gumigyári munkásokban.
Hormonális hatások
A prosztatarák kialakulásában hormonális hatásoknak fontos szerepe van. A prosztata fejlődéséhez, növekedéséhez és normális működéséhez hím nemi hormonok jelenléte szükséges. Az azonban, hogy a hormonháztartás egyensúlyának milyen megbomlása vezet a prosztatarák kialakulásához, nem ismeretes. Tény, hogy rágcsálókban (patkányok, egerek) hím nemi hormon, tesztoszteron tartós adagolásával prosztatarák idézhető elő. Ismert az is, hogy olyan férfiakban, akiket kasztráltak (eunuchok) prosztatarák kifejlődését soha sem észlelték. Arra is vannak adatok, hogy a prosztatarákos egyének tesztoszteron-szintje magasabb, mint a hasonló korcsoportba tartozó egészséges vagy a jóindulatú prosztata megnagyobbodásban szenvedő egyénekben.

|
A prosztatarák korai időszakban gyakran nem okoz tüneteket. Amikor tünetekhez vezet, azok rendszerint az alábbiak:
- gyakori vizelés, különösen éjjel
- nehezen induló vizelés
- a vizelet-visszatartás nehézsége
- gyenge, vagy vizelés közben időnként megszakadó vizeletsugár
- fájdalmas, égető érzés vizelés közben
- vér megjelenése a vizeletben vagy az ondóban.
A már igen előrehaladott, áttétekkel járó esetekben deréktáji fájdalom, a csípőben vagy a comb felső részében jelentkező merevség, fájdalom mutatkozik.
E tünetek bármelyikének észlelése esetén urológus szakorvoshoz kell fordulni, mert csak az tudja megállapítani, hogy milyen megbetegedés áll az észlelt tünetek hátterében. A felsorolt tüneteket ugyanis nemcsak prosztatarák idézheti elő. Hasonló tüneteket eredményezhet az idős emberekben igen gyakran kialakuló dülmirigytúltengés, valamint a prosztata fertőzéses gyulladása, vagy prosztatakövek jelenléte is. Ezek elkülönítése, illetve a prosztatarák biztos diagnózisának felállítása sokoldalú, gondos szakorvosi kivizsgálást tesz szükségessé.
| A prosztatarák diagnosztizálásának eszközei és lépései |
| 
|
A pontos diagnózis felállítása céljából végzett összetett vizsgálatsor a következőkből áll.
Rektális digitális vizsgálat
A beteg gondos kikérdezése panaszairól, a kórelőzmény felvétele, melyet teljes körű fizikális kivizsgálás követ. Ennek során mindenekelőtt elvégzik a prosztata ún. rektális digitális vizsgálatát (RDV), amely abból áll, hogy az orvos gumikesztyűt húzva a kezére, a végbélen keresztül ujjával áttapintja a prosztatát. Ezt leggyakrabban úgy végzik, hogy az álló beteget felszólítják, hogy hajoljon vagy dőljön előre. Máskor viszont a beteget lefektetik és a felhúzott térdekkel oldalt vagy hanyatt fekvő betegen végzik el a vizsgálatot. A tapintással az orvos érzékeli a prosztata nagyságát, állagát és érzékenységét. Ha az orvos a prosztatát megnagyobbodottnak, aszimmetrikusnak, a szokásosnál tömöttebbnek, keményebb tapintatúnak találja, vagy ha állományában rendellenes tömöttséget, körülírt csomót észlel
- amelyek külön-külön vagy együttesen daganat jelenlétére utalhatnak - további vizsgálatokat végez.
Ultrahangos vizsgálat
Egyik ilyen vizsgálat a prosztata végbélen át történő ultrahangos vizsgálata, amikor az ultrahangkészülék erre a célra kialakított vizsgálófejét a végbélbe vezetik. Ezen eljárással pontosan meghatározható a prosztata nagysága, formája és hangvisszaverő képessége. A prosztatarák ultrahangképére jellemző, hogy a daganatos szövet ultrahangvisszaverő-képesége kisebb, ezért az a képen fekete folt formájában mutatkozik.
Vérvizsgálat - PSA-szint
A kivizsgálásnak másik fontos része a vérminta laboratóriumi vizsgálata. Ezt főként egy, a prosztata mirigyei által termelt és a vérben is megjelenő sajátos fehérje, az ún. prosztataspecifikus antigén (PSA) vérben, illetve szérumban lévő szintjének megállapítása érdekében végzik. A PSA koncentrációja a szérumban normálisan - az alkalmazott módszertől függően - 3-4 ng/ml (nanogramm/milliliter) alatt van. PSA-t azonban nemcsak a prosztatamirigyek normális hámsejtjei, hanem a prosztata rákos sejtjei is termelnek. Tapasztalat szerint prosztatarák esetén a PSA-szintje jelentősen megemelkedik. A PSA koncentrációja azonban a vérben a prosztata egyéb, nem daganatos megbetegedései (gyulladás vagy dülmirigytúltengés) esetén is megemelkedik. A PSA-szint emelkedése tehát nem prosztatarák-specifikus.
A prosztatarák diagnosztikájában napjainkban alkalmazott, fent leírt három vizsgáló eljárás közül mégis a PSA emelkedett szintje tekinthető a prosztatarák esetleges jelenléte legérzékenyebb jelzőjének. Előfordulhat viszont az is, hogy kicsiny prosztatarák esetén a PSA még közel normális koncentrációban van jelen. Így a PSA-meghatározás egyedül önmagában nem elegendő a prosztatarákosok kiszűrésére.
Azt is megfigyelték, hogy a PSA-koncentráció prosztatarák esetén összefüggést mutat a rákos folyamat kiterjedésével, sőt az áttétek megjelenésével is. A PSA ily módon a diagnosztika javításán kívül alkalmazható a betegség terjedésének, progressziójának vagy a terápia hatására bekövetkező javulásának megítélésére is.
Szövetmintavétel (biopszia)
Teljesen megbízható, végleges diagnózist csakis a prosztatából vett szövet kórszövettani, mikroszkópos vizsgálatával lehet felállítani. Ennek érdekében az orvos a végbélen át vagy a gáttájékon a prosztatába vezetett tűvel - lehetőség szerint a gyanúsnak vélt területről, vagy a prosztata állományából több helyről (rendszerint a prosztata hat különböző szegmentumából) - szövetmintát vesz ki (biopsziát végez). Ez rendszerint ultrahangos készülékkel történő ellenőrzés és irányítás mellett történik. A kivett szövetmintákat mikroszkópos kórszövettani vizsgálatra patológiai laboratóriumba küldik a rák biztos diagnózisának megállapítása vagy kizárása céljából. Terápiás beavatkozások alapjául ugyanis csakis a kórszövettani vizsgálattal igazolt rákdiagnózis szolgálhat.
Korszerűen felszerelt intézetekben a prosztatából történő többszörös szövetmintavétel céljára rugós, vékony tűvel felszerelt, ultrahangvezérelt, jórészt automatikusan működő készüléket, un. biopsziás ágyút használnak. Ezzel helyi érzéstelenítésben, lényegében fájdalommentesen elvégezhető a mintavétel, anélkül, hogy az komolyabb szövődmények (vérzés, fertőzés) kockázatával járna. Az eljárás nem igényel kórházi benttartózkodást, járóbeteg rendelés keretében is biztonságosan elvégezhető.
A mikroszkópos vizsgálatokat végző patológus szakorvos nem csak azt tudja megállapítani nagy biztonsággal, hogy van-e vagy nincs rákos szövet a szövetmintában, hanem azt is, hogy a burjánzó rákszövetben milyen mértékű hasonlóság mutatkozik a prosztata normális mirigyes szerkezetéhez, szakkifejezéssel élve, milyen annak a differenciáltsága. A jól differenciált rákok lassan, a rosszul differenciált rákok viszont általában gyorsan burjánoznak és terjednek el a szervezetben.
| Mit tegyünk a magunk védelmében a prosztatarákkal szemben? |
| 
|
Igaz ugyan, hogy a prosztatarák elsősorban az idősebb férfiak betegsége, de 40 éves életkor után bárkinél bármikor kialakulhat, és kialakulásának veszélye az életkor előrehaladásával egyre inkább növekszik.
A prosztatarák okát mind ez ideig nem ismerjük, így a betegség elkerülése, megelőzése érdekében jelenleg gyakorlatilag tenni semmit sem tudunk.
Jó viszont, ha tisztában vagyunk azzal, hogy a prosztatarák - más rákokhoz hasonlóan - nem egyik napról a másikra keletkezik. Évek telhetnek el addig, amíg a prosztatarák odáig fejlődik, hogy panaszokat, tüneteket okoz. Ráadásul az is előfordul, hogy a prosztatarák nem is jár a prosztata megbetegedésére utaló szokványos vizeletürítési problémákkal, hanem panaszokat csak akkor okoz, mikor a daganat már igen előrehaladott állapotba jutott, s áttéteket képezett a szervezet egyéb szerveiben, mindenekelőtt a csontokban.
Fontos megjegyeznünk, hogy az időben felismert, lokalizált prosztatarák gyógyítható, vagy legalábbis visszaszorítható, féken tartható és a beteg számára jó minőségű, lényegében tünet- és panaszmentes élet biztosítható.
A korai felismerés érdekében saját magunk igen sokat tehetünk. Figyelni kell vizeletünk színére, jellegére és véres vizelet észlelése esetén mielőbb orvoshoz kell fordulni. Ezen kívül azonban anatómiai adottságok miatt nincs mód arra, hogy a korai felismerést valamiféle önvizsgálati módszerrel segítsük elő.
A prosztatarák korai, időben történő felismerése érdekében ezért ajánlatos, hogy minden 40 évesnél idősebb férfi az ezen életkor felett egyébként is ajánlatos évenkénti általános, alapos orvosi kivizsgálás során kérje, hogy a prosztatáját is vizsgálják meg. Egy egyszerű, kissé kellemetlen, de rövid és fájdalmatlan vizsgálattal (rektális digitális vizsgálat, lásd előbb) ugyanis a még tüneteket nem okozó prosztatarák is az esetek jelentős hányadában felismerhető, illetve minden, a prosztatarák gyanúját keltő elváltozás észrevehető és az ilyenkor szükséges szakorvosi kivizsgálás elvégeztethető.
Előnyös, ha e vizsgálatot már eleve urológussal végeztetjük, mivel nagyobb tapasztalata a vizsgálat hatásfokát növeli és biztonságát fokozza.
Újabban elterjedőben van és világhírű szakintézetek, rákellenes szervezetek kifejezetten ajánlják, hogy a 40 évesnél idősebb férfiaknál a prosztatarák korai felderítése érdekében évenként határozzák meg a vérben a prosztata-specifikus antigén (PSA) szintjét. Széleskörű vizsgálatok tapasztalatai szerint ugyanis ha a PSA-szintje 4 ng/ml-nél ismételten magasabbnak bizonyul, a prosztatarák fennállásának lehetőségét, alapos gyanúját is felveti. Bár a PSA-szint emelkedése nem specifikus prosztatarákra, és szintje a prosztata egyéb betegségeiben is megemelkedhet, mégis igen érzékeny jelzője a prosztatarák esetleges jelenlétének. Éppen ezért minden olyan beteget, akinél emelkedett PSA-szintet találnak, a prosztatarák jelenlétének kizárása vagy megerősítése céljából további gondos urológiai szakorvosi kivizsgálásnak kell alávetni.
Egyelőre sehol nem került sor arra, hogy a PSA-szint meghatározását a 40 évesnél idősebb férfiakban egészének prosztatarákra történő szűrésére általánosan bevezessék, vagyis hogy azt tömegszűrés eszközeként alkalmazzák Ennek több oka van: ezek egyike, hogy az emelkedett PSA-szint - mint már említettük - nem specifikus prosztatarákra. A világ több országában most vannak folyamatban olyan vizsgálatok, amelyek célja az, hogy megállapítsák: valóban alkalmas-e a PSA-szint meghatározása prosztatarák felderítését célzó tömegszűrésre vagy sem.
Ezen egyszerű, nem időigényes és lényegében fájdalommentes vizsgálatok igénybevétele révén - ha azok negatívnak bizonyulnak - a páciens megnyugodhat, hogy egyelőre nem fenyegeti prosztatarák. Ha pedig a vizsgálat prosztatarákot derítene fel nála, a daganat legalább időben kerül diagnosztizálásra, amikor még a terápiás beavatkozások feltétlenül jobb eredménnyel járnak. | | |
Drinfo |
|





